今回も前回に引き続き、2019年1月に開催された医療セミナー2019のセミナー後記として、株式会社ベネットワンの代表取締役 米山 正行 氏による【入退院支援加算に着目した病院構造改革】の講演の前半部分について記述したい。
入退院支援には、地域包括ケアシステムの構築と「医療機能の分化・強化」が必要である。連携推進のポイントは、
(1)地域医療ニーズの把握
(2)地域との情報共有
であり、連携イメージは下図のとおりである。
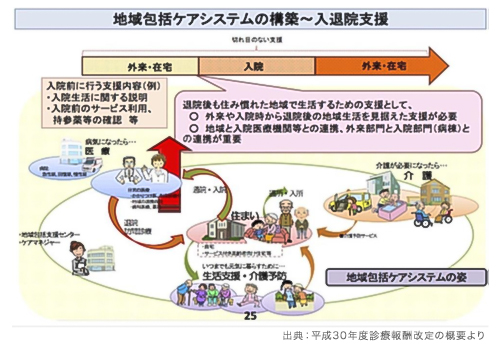
ここで重要になるのは、「外来部門」→「病棟」→「在宅療養を担う関係機関」→「外来部門」といったスムーズなサイクルの構築である。
これまでの「病棟」→「在宅」に、新たに「外来支援」を追加してトライアングル化させ、各々を補完し合う良好なサイクルを作るといったイメージが重要なのである。
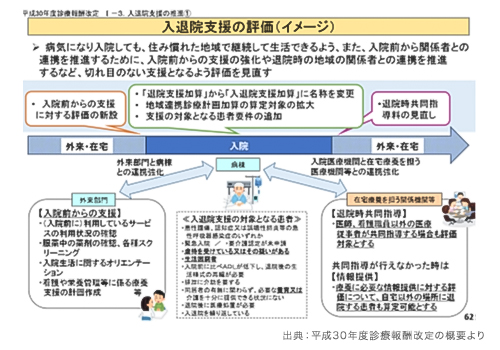
従来、入院してから病棟看護師が行っていた業務を外来で行い、事前に情報収集をしておくことによりスムーズな退院へ繋げるものである。
こちらのポイントは「業務分担」である。これは、医師不足や看護師不足となっている今、医師や看護師の働き方改革も求められており、人的資源の有効活用と業務の効率化に繋がるものである。
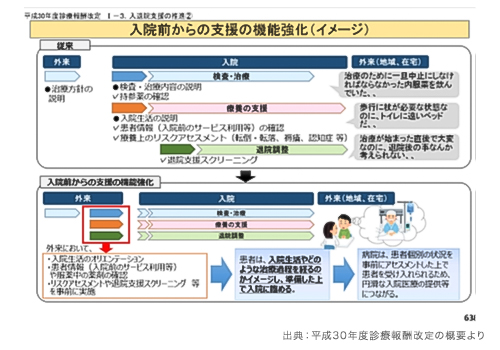
サイクルやシステムを構築しても、新設された点数は200点しかないことから、利益を考えると人的配置や大がかりなシステムを構築しても採算は取れない。このことが原因で現状の退院支援でとどまっている病院の話も良く耳にする。

さて、ここまでは、医療の今後とそれに合わせて病院が今取り組むべき事、病院改革として入退院支援加算をきっかけにする、というところを記述した。
ここからは実際に、入退院支援のサイクル構築に向け、現在、多くの施設で活用されているPFMの考え方を理解した入退院支援体制の構築について記述していきたい。
入院前支援に対して「200点しか取れないからやらない」と考える病院の方には、PFMシステムの導入による入退院支援、すなわち、効率よく無駄のないシステム構築を検討していただきたい。
実際に多くの医療機関で実践され、成果を出しているという報告聞く。ぜひ活用して効率よく入退院支援から病院構造改革へ繋げることをお勧めしたい。
入退院支援加算をきっかけとした病院改革への取り組みは、多くの施設で実際に開始されていると思われる。現状「思ったようにいかない」といった声もよく耳にする。しかし、上手く行った施設の多くは病院全体の構造改革も上手くいっている現状がある。成功した多くの施設で取り上げられた理論としてPFM理論の紹介をしたい。
PFMは東海大学病院が起源で、社会的入院や入院未収金の患者対策を目的に始まったとされている。
概念としては、組織は医療資源(経営資源)である「ヒト」「モノ」「カネ」「情報」「時間」の確保と、これらのマネージメントの重要性である。そして、より質の高い医療介護の提供と医療資源の効率・効果的運用のためには、医療資源に加え、患者のフローマネジメントという概念が更に重要となる。
PFMの最小単位は、入院してから退院するまでの治療とケアを計画した「クリティカルパス」と言われており、最も広義のPFMは、医療~介護・生活支援までを見据えた地域包括ケアシステムの「ケアサイクル」と言われていることから、入退院支援・地域包括ケアシステム構築にあたり活用できる。
PFMの最大の特徴は、入院前に患者情報を集めることである。それによって、早期に問題が把握でき、早期解決に繋がることがメリットとなる。
同時に、病床管理なども合理的に管理することができるシステムといわれている。
~次回に続く~